目次
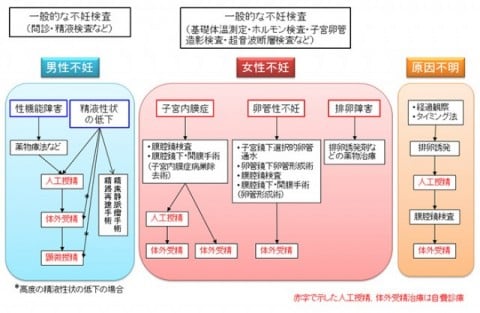
当院のコウノトリ外来について

これまでの実績
2023年治療成績 (113KB) コウノトリ外来の2023年治療実績につきましてはこちら |
2022年治療成績 (383KB) コウノトリ外来の2022年治療実績につきましてはこちら |
2021年治療成績 (123KB) コウノトリ外来の2021年治療実績につきましてはこちら |
2018‐2020年治療実績 (191KB) コウノトリ外来の2018~2020年治療実績につきましてはこちら |
コウノトリ外来での不妊治療の流れ
コウノトリ外来で行っている不妊検査・治療
コウノトリ外来で行っている不育症検査・治療
当院の体外受精の考え方
基本的には一般不妊治療(人工授精も含む)で妊娠出来なかった患者様のみ対象としております。
当院では、来院された患者様の約半数が一般不妊治療で妊娠されています。
そのうち半数の方が、他院での不妊治療で妊娠されなかった方です。
両側卵管閉塞・高度な男性不妊・極端な卵巣機能低下、他院での体外受精の不成功など、一般不妊治療では妊娠が厳しい患者様は最初から体外受精・顕微授精の適応としております。
患者様の体質にあった排卵誘発法で、できるだけ多くの卵子を採卵できるよう考えております。
得られた受精卵の数が多ければ、妊娠に結びつく受精卵の可能性が高くなります。
ERA・PFC-FD等の自費治療以外は、すべて保険診療になります。
ご自身及び配偶者の収入にもよりますが、定額以上の医療費は高額療養費制度の対象になります。
当院には相談窓口もございますので、ぜひお尋ね下さい。
また、当院では可能な方はできるだけ多くの受精卵ができるよう、注射で卵巣を積極的に刺激して卵胞数を増やす排卵誘発(高刺激法)を標準としております。
一度の採卵でたくさんの卵子をとることができるので、1回あたりの採卵での妊娠率は低刺激法よりも高くなります。
ただ、卵巣機能の低下が強い場合はかえって卵が育たず、採卵できない場合もあります。
また、高刺激法で排卵誘発を行うと卵胞数が多くなりすぎて、重篤な卵巣過剰刺激症候群の可能性が高くなる患者様もいらっしゃいます。
そういった場合は低刺激法や自然周期での採卵を目指すようにしています。
当院の体外受精で行っている排卵誘発法
高刺激法:Short法・Long法・アンタゴニスト法・PPOS法
低刺激法:クロミフェン・クロミフェンHMG・クロミフェンrFSH・レトロゾール・
レトロゾールHMG・レトロゾールrFSH・カウフマン療法
高刺激法のメリット
1回の採卵で多くの卵子を回収できる可能性があるため、胚盤胞を複数作ることができ、移植のチャンスを複数回作れる場合が多い。胚盤胞が余って妊娠した場合、残りの胚盤胞を凍結して出産し、何年か経過した後、余った胚盤胞を再度移植することもできる。
複数の卵子が得られるため、顕微授精と一般の体外受精(ふりかけ法)を同時に行うことができ(split法)、どちらがより良いのか比較できる。
排卵誘発~採卵~凍結までの費用は高くなるが、高額療養費制度の対象になることがほとんどであるため、最終的な自己負担額は低刺激法とあまり変わらない可能性が高い。(ご自身及び配偶者の年収により自己負担額は変動。)
Short法・Long法・PPOS法では2か月以上前から採卵スケジュールを決めることができ、そこから外れる事はほとんどない。採卵日・診察日があらかじめわかり、予定が立てやすい。
高刺激法のデメリット
- 患者様の体質にもよるが、卵巣過剰刺激症候群になる可能性が低刺激法にくらべると高い。月経が来ると症状は軽快するが、一時的に卵巣が腫大・腹水・胸水が出現して内服治療や入院加療が必要となる可能性がある。リスクが高い患者様は採卵後から発症予防の薬を内服していただく場合がある。また育った卵胞数が多すぎた場合、重篤な卵巣過剰刺激症候群の予防のため、採卵がキャンセルになる可能性がある。
高額療養費制度の対象になる可能性が高いが、排卵誘発~採卵~凍結の費用が低刺激法に比べ高い。また、使用薬剤にもよるが、通院日数が多くなる可能性もある。
低刺激法のメリット
- 卵巣機能がかなり低下している場合、高刺激法より採卵数が多くなる可能性がある。
排卵誘発にかかる費用が少ない。
採卵数が少ないので無麻酔採卵可能な場合が多い。(採卵は数分以内に終わると考えられる患者様が対象)採卵後、早く帰宅することが可能。
毎周期採卵のチャンスがあり、卵胞数が少ない場合、採卵を見送ることも可能。(高刺激法でも採卵を見送る場合がある。)
低刺激法のデメリット
- 卵胞発育の観察回数が増えることにより、来院回数が増える可能性がある。
あらかじめ採卵日がわからない場合が多く、卵胞発育と採卵希望日があわない可能性がある。また、休日と採卵最適日が重なり採卵できない場合もある。
採卵の前に、自然排卵してしまう場合もある。
採卵数が高刺激法に比べ少なくなるので、胚盤胞ができず何度も採卵する可能性があり、結果的にはコストや体への負担が大きくなり、通院回数も増える可能性がある。
体外受精の排卵誘発法の決定
「どの排卵誘発法で採卵するか?」「どの薬剤をどの量で使用するか?」は、
・AMHやLH・FSHなどのホルモン検査結果
・年齢
・これまでの一般不妊治療での卵胞発育
・当院への通院が容易であるか?ないか? 等の条件を検討し決定しています。
また、通院が困難な患者様は、主に自己注射を使用した排卵誘発にしています。
前医で体外受精・顕微授精の経験がある患者様は、その時のデータをお持ちください。
より適切な排卵誘発法を組み立てることが容易になります。
以下にAMHによる当院での排卵誘発法の目安を記します。
AMH<0.5・FSH>10:低刺激法・自然周期・カウフマン療法
AMH0.5~2: Short法が第1選択・低刺激法
AMH2~6: Long法・Short法・PPOS法
AMH>6:Long法・PPOS法・アンタゴニスト法・低刺激法
体外受精のスケジュール
体外受精のスケジュール
体外受精カウンセリングもしくは体外受精教室を御夫婦で受けていただきます。
(現在はコロナ感染を考慮し、中止しております。)
コウノトリ外来で
1.排卵誘発法・採卵の日程を決定
(低刺激法・自然周期では採卵日は流動的になります)
2.使用する薬剤の処方
3.次回診察日の予約 などを行います。
・Long法
第1月経周期14日目から28日目までプラノバール内服
注射開始1週間前からブセレリン点鼻開始
第2月経周期2-4日目から排卵誘発剤注射開始(ゴナールF・フォリルモン)合計9日間
注射開始6日目・9日目に超音波で卵胞発育の確認
注射開始9日目(採卵2日前)の採卵36時間前にHCGもしくはオビドレル注射
注射開始11日目の午前に採卵(静脈麻酔もしくは無麻酔)
採卵5・6日目に胚盤胞凍結
採卵9日目に凍結できた胚盤胞の確認、卵巣腫大・腹水の有無の確認、
移植スケジュールの作成
・Short法
第1月経周期14日目から28日目までプラノバール内服
月経開始とともにブセレリン点鼻開始
第2月経周期2-4日目から排卵誘発剤注射開始(HMGテイゾー・ゴナールF) 合計9日間
注射開始6日目・9日目に超音波で卵胞発育の確認
注射開始9日目(採卵2日前)の採卵36時間前にHCGもしくはオビドレル注射
注射開始11日目の午前に採卵(静脈麻酔もしくは無麻酔)
採卵5・6日目に胚盤胞凍結
採卵9日目に凍結できた胚盤胞の確認、卵巣腫大・腹水の有無の確認、
移植スケジュールの作成
・PPOS法
第1月経周期14日目から28日目までプラノバール内服
第2月経周期2-4日目から排卵誘発剤注射開始(ゴナールF・フォリルモン)合計9日間
排卵誘発剤注射とともにデュファストン1日2回・1回1内服開始。
注射開始6日目・9日目に超音波で卵胞発育の確認
注射開始9日目(採卵2日前)の採卵36時間前にHCGもしくはオビドレル注射
注射開始11日目の午前に採卵(静脈麻酔もしくは無麻酔)
採卵5・6日目に胚盤胞凍結
採卵9日目に凍結できた胚盤胞の確認、卵巣腫大・腹水の有無の確認、
移植スケジュールの作成
当院の胚移植
基本的には凍結胚盤胞をホルモン補充周期で移植しております。
早ければ採卵周期の次の月経周期で移植となります。
医学的・社会的な要因により、採卵周期で移植する場合(新鮮胚移植)や自然周期で胚移植する場合もあります。
また、流産・化学的流産を繰り返している場合、習慣性流産の検査を先に行うこともあります。
胚移植のスケジュール(凍結胚盤胞)
月経開始からエストラーナテープ貼付開始
月経開始14日目前後に超音波で子宮内膜の確認
月経開始16日目前後から黄体補充開始(ルテウム・デュファストン)
月経開始21日目前後に凍結胚移植
月経開始28日目前後に妊娠判定(血液検査)
排卵誘発・採卵の合併症への対応
排卵誘発には、卵巣過剰刺激症候群という合併症が高頻度に出現します。
可能性が高い方にはバイアスピリン・カバサール・フェマーラ等の治療薬を処方しております。
重篤な症状が予想される場合は、排卵誘発や採卵を中止する場合もあります。
採卵後は、時間を空けて超音波で腹腔内の確認をしてから帰宅して頂きます。
後日、卵巣過剰刺激症候群・腹腔内感染・卵巣出血 等の合併症が出現する場合もあります。
排卵後・人工授精後・採卵後に腹部膨満・下腹部痛・呼吸苦・乏尿・発熱等の症状が著しい患者様は、ご連絡ください。
24時間365日、救急対応しております。
流産(習慣性流産も含む)に対する対応
妊娠後、不幸にも流産される場合があります。
20代前半では10%ぐらいの確率ですが、40代前半では30%ぐらいの確率になります。
多くの場合は受精卵の偶発的な染色体異常が原因ですが、体質的な問題があり流産を繰り返す(習慣性流産)患者様もいらっしゃいます。
当院では、流産組織染色体検査(POC)や血液検査・夫婦染色体検査を行うことが可能です。
流産した原因を精査することにより、習慣性流産の有無や不妊症の原因が分かる場合もあり、次の治療に大いに貢献する場合もあります。
妊娠してからのスケジュール
当院は不妊治療から妊婦健診~出産まで切れ目なく対応できます。
妊娠してからのトラブル(切迫流産・妊娠悪阻・切迫早産 等)や糖尿病をはじめとする内科的合併症、習慣性流産に対する治療に、時間外や入院を含めた対応ができるのは総合病院としての強みです。
以下が妊娠初期のスケジュールになります。
・妊娠5週:胎嚢の確認
・妊娠6-7週:胎児心拍の確認 妊娠届出書の交付
・妊娠8-10週:妊娠初期検査の施行・分娩予定日の決定
・次回妊婦健診の予約
ここで不妊治療は終了しますが、習慣性流産の患者様の治療は出産間近まで続く場合もあります。
(最終月経初日を0週0日、性交渉日・人工授精施行日を2週0日、胚盤胞移植日を3週5日として計算)